Pojem dnes známy ako PRP sa prvýkrát objavil v oblasti hematológie v 70. rokoch minulého storočia.Hematológovia vymysleli termín PRP pred desiatkami rokov v snahe opísať plazmu získanú z počtu krvných doštičiek nad bazálnymi hodnotami v periférnej krvi.O viac ako desať rokov neskôr bola PRP použitá v maxilofaciálnej chirurgii ako forma fibrínu bohatého na krvné doštičky (PRF).Obsah fibrínu v tomto deriváte PRP má veľkú hodnotu pre jeho adhezívne a homeostatické vlastnosti, zatiaľ čo PRP má trvalé protizápalové vlastnosti a stimuluje bunkovú proliferáciu.Nakoniec, okolo 90. rokov 20. storočia sa PRP stala populárnou a nakoniec sa technológia preniesla do iných medicínskych odborov.Odvtedy bola táto pozitívna biológia rozsiahlo študovaná a aplikovaná na liečbu rôznych poranení pohybového ústrojenstva u profesionálnych športovcov, čo ešte viac prispelo k jej širokej pozornosti médií.Okrem účinnosti v ortopédii a športovej medicíne sa PRP používa v oftalmológii, gynekológii, urológii a kardiológii, pediatrii a plastickej chirurgii.V posledných rokoch je PRP chválený aj dermatológmi pre jeho potenciál na liečbu kožných vredov, revíziu jaziev, regeneráciu tkanív, omladenie pokožky a dokonca aj vypadávanie vlasov.
Vzhľadom na skutočnosť, že o PRP je známe, že priamo ovplyvňuje hojenie a zápalové procesy, je potrebné uviesť kaskádu hojenia ako referenciu.Proces hojenia je rozdelený do nasledujúcich štyroch etáp: hemostáza;zápal;bunková a matrixová proliferácia a nakoniec remodelácia rany.
1. Liečenie tkanív
Aktivuje sa kaskáda hojenia tkanív, proces, ktorý vedie k agregácii krvných doštičiek, tvorbe zrazenín a vývoju dočasnej extracelulárnej matrice (ECM. Krvné doštičky potom priľnú k exponovanému kolagénu a ECM proteínom, čím sa spustí prítomnosť α-granúl pri uvoľňovaní Bioaktívne molekuly Krvné doštičky obsahujú rôzne bioaktívne molekuly, vrátane rastových faktorov, chemokínov a cytokínov, ako aj prozápalových mediátorov, ako sú prostaglandíny, prostatický cyklín, histamín, tromboxán, serotonín a bradykinín.
Konečná fáza procesu hojenia závisí od remodelácie rany.Remodelácia tkaniva je prísne regulovaná, aby sa vytvorila rovnováha medzi anabolickými a katabolickými odpoveďami.Počas tejto fázy stimulujú rastový faktor odvodený od krvných doštičiek (PDGF), transformujúci rastový faktor (TGF-β) a fibronektín proliferáciu a migráciu fibroblastov, ako aj syntézu zložiek ECM.Načasovanie dozrievania rany však do značnej miery závisí od závažnosti rany, individuálnych charakteristík a špecifickej schopnosti hojenia poraneného tkaniva a niektoré patofyziologické a metabolické faktory môžu ovplyvniť proces hojenia, ako je ischémia tkaniva, hypoxia, infekcia. , Nerovnováha rastových faktorov a dokonca choroby súvisiace s metabolickým syndrómom.
Prozápalové mikroprostredie, ktoré narúša proces hojenia.Aby to bolo komplikované, existuje aj vysoká proteázová aktivita, ktorá inhibuje prirodzené pôsobenie rastového faktora (GF).Okrem mitogénnych, angiogénnych a chemotaktických vlastností je PRP tiež bohatým zdrojom mnohých rastových faktorov, biomolekúl, ktoré môžu pôsobiť proti škodlivým účinkom v zapálených tkanivách kontrolou exacerbovaného zápalu a vytváraním anabolických stimulov.Vzhľadom na tieto vlastnosti môžu výskumníci nájsť veľký potenciál pri liečbe rôznych zložitých zranení.
2. Cytokín
Cytokíny v PRP hrajú kľúčovú úlohu pri manipulácii s procesmi opravy tkaniva a regulácii zápalového poškodenia.Protizápalové cytokíny sú širokým spektrom biochemických molekúl, ktoré sprostredkovávajú prozápalové cytokínové reakcie, hlavne indukované aktivovanými makrofágmi.Protizápalové cytokíny interagujú so špecifickými cytokínovými inhibítormi a rozpustnými cytokínovými receptormi, aby modulovali zápal.Antagonisty receptora interleukínu (IL)-1, IL-4, IL-10, IL-11 a IL-13 sú klasifikované ako hlavné protizápalové cytokíny.V závislosti od typu rany môžu niektoré cytokíny, ako je interferón, leukemický inhibičný faktor, TGF-β a IL-6, vykazovať prozápalové alebo protizápalové účinky.TNF-α, IL1 a IL-18 majú určité cytokínové receptory, ktoré môžu inhibovať prozápalové účinky iných proteínov [37].IL-10 je jedným z najsilnejších protizápalových cytokínov, môže down-regulovať prozápalové cytokíny, ako sú IL-1, IL-6 a TNF-α, a up-regulovať protizápalové cytokíny.Tieto kontraregulačné mechanizmy hrajú rozhodujúcu úlohu pri produkcii a funkcii prozápalových cytokínov.Okrem toho môžu určité cytokíny spúšťať špecifické signálne reakcie, ktoré stimulujú fibroblasty, ktoré sú rozhodujúce pre opravu tkaniva.Zápalové cytokíny TGFβ1, IL-1β, IL-6, IL-13 a IL-33 stimulujú fibroblasty k diferenciácii na myofibroblasty a zlepšujú ECM [38].Fibroblasty zase vylučujú cytokíny TGF-β, IL-1β, IL-33, CXC a CC chemokíny, ktoré podporujú prozápalové reakcie aktiváciou a náborom imunitných buniek, ako sú makrofágy.Tieto zápalové bunky majú viacero úloh v mieste rany, predovšetkým tým, že podporujú odstraňovanie rany – ako aj biosyntézu chemokínov, metabolitov a rastových faktorov, ktoré sú nevyhnutné pre remodeláciu nového tkaniva.Cytokíny prítomné v PRP teda hrajú dôležitú úlohu pri stimulácii imunitných reakcií sprostredkovaných bunkovým typom, čím riadia vyriešenie zápalovej fázy.V skutočnosti niektorí vedci nazvali tento proces „regeneratívnym zápalom“, čo naznačuje, že zápalová fáza, napriek nepokoju pacienta, je kritickým krokom potrebným na to, aby proces opravy tkaniva dosiahol úspešný záver, vzhľadom na epigenetické mechanizmy, ktorými zápalové signály podporujú bunkové plasticity.
3. Fibrín
Krvné doštičky nesú niekoľko faktorov súvisiacich s fibrinolytickým systémom, ktoré môžu zvýšiť alebo znížiť fibrinolytickú odpoveď.Časový vzťah a relatívny príspevok hematologických zložiek a funkcie krvných doštičiek pri degradácii zrazeniny zostáva problémom, ktorý si v komunite zaslúži rozsiahlu diskusiu.Literatúra uvádza mnoho štúdií zameraných len na krvné doštičky, ktoré sú známe svojou schopnosťou ovplyvňovať proces hojenia.Napriek mnohým vynikajúcim štúdiám sa zistilo, že aj iné hematologické zložky, ako sú koagulačné faktory a fibrinolytický systém, významne prispievajú k efektívnej hojeniu rán.Podľa definície je fibrinolýza komplexný biologický proces, ktorý sa spolieha na aktiváciu určitých enzýmov na uľahčenie degradácie fibrínu.Iní autori navrhli fibrinolytickú odpoveď, že produkty degradácie fibrínu (fdp) môžu byť v skutočnosti molekulárne činidlá zodpovedné za stimuláciu opravy tkaniva, čo je sekvencia dôležitých biologických udalostí pred ukladaním fibrínu a odstránením z angiogenézy, čo je nevyhnutné na hojenie rán.Vytvorenie zrazeniny po poranení pôsobí ako ochranná vrstva, ktorá chráni tkanivo pred stratou krvi, inváziou mikrobiálnych činidiel a tiež poskytuje dočasnú matricu, cez ktorú môžu bunky migrovať počas opravy.Zrazenina je spôsobená štiepením fibrinogénu serínovými proteázami a krvné doštičky sa zhlukujú v zosieťovanej fibrínovej vláknitej sieti.Táto reakcia iniciuje polymerizáciu fibrínových monomérov, čo je hlavná udalosť pri tvorbe krvných zrazenín.Zrazeniny môžu tiež pôsobiť ako zásobníky pre cytokíny a rastové faktory, ktoré sa uvoľňujú pri degranulácii aktivovaných krvných doštičiek.Fibrinolytický systém je prísne regulovaný plazmínom a hrá kľúčovú úlohu pri podpore migrácie buniek, biologickej dostupnosti rastového faktora a regulácii iných proteázových systémov zapojených do zápalu a regenerácie tkaniva.Je známe, že kľúčové zložky fibrinolýzy, ako je receptor aktivátora plazminogénu urokinázy (uPAR) a inhibítor aktivátora plazminogénu-1 (PAI-1), sú exprimované v mezenchymálnych kmeňových bunkách (MSC), čo je špecializovaný typ buniek nevyhnutný na úspešné hojenie rán.
4. Migrácia buniek
Aktivácia plazminogénu prostredníctvom asociácie uPA-uPAR je proces, ktorý podporuje migráciu zápalových buniek, pretože zvyšuje extracelulárnu proteolýzu.Pretože uPAR nemá transmembránové a intracelulárne domény, proteín vyžaduje koreceptory, ako sú integríny a vitreíny, aby regulovali migráciu buniek.Ďalej, väzba uPA-uPAR viedla k zvýšenej afinite uPAR k sklovcovým konexínom a integrínom, čo podporuje bunkovú adhéziu.Inhibítor aktivátora plazminogénu-1 (PAI-1) zase uvoľňuje bunky, pričom ničí upar-vitreín a integrín-, keď sa naviaže na uPA komplexu uPA-upar-integrín na bunkovom povrchu Interakcia sklenených voxelov.
V kontexte regeneratívnej medicíny sa mezenchymálne kmeňové bunky mobilizujú z kostnej drene v kontexte vážneho poškodenia orgánov, a preto sa môžu nachádzať v obehu pacientov s mnohopočetnými zlomeninami.Avšak za určitých okolností, ako je konečné štádium zlyhania obličiek, konečné štádium zlyhania pečene alebo počas nástupu rejekcie po transplantácii srdca, tieto bunky nemusia byť v krvi detekovateľné [66].Je zaujímavé, že tieto mezenchymálne (stromálne) progenitorové bunky pochádzajúce z ľudskej kostnej drene nemožno detegovať v krvi zdravých jedincov [67].Úloha uPAR pri mobilizácii mezenchymálnych kmeňových buniek kostnej drene bola tiež navrhnutá skôr, podobne ako pri mobilizácii hematopoetických kmeňových buniek (HSC).Varabaneni a kol.Výsledky ukázali, že použitie faktora stimulujúceho kolónie granulocytov u myší s deficitom uPAR spôsobilo zlyhanie MSC, čím sa opäť posilnila podporná úloha fibrinolytického systému pri migrácii buniek.Ďalšie štúdie tiež ukázali, že glykozylfosfatidylinozitolom ukotvené uPA receptory regulujú adhéziu, migráciu, proliferáciu a diferenciáciu aktiváciou určitých intracelulárnych signálnych dráh, a to nasledovne: fosfatidylinozitol 4,5-bisfosfát 3-kináza/Akt a ERK1/2 signálne dráhy prežitia a adhéznu kinázu (FAK).
MSC preukázali ďalší význam v kontexte hojenia rán.Napríklad myši s deficitom plazminogénu vykazovali vážne oneskorenia v udalostiach hojenia rán, čo naznačuje, že plazmín je kriticky zapojený do tohto procesu.U ľudí môže strata plazmínu viesť aj ku komplikáciám hojenia rán.Porušenie prietoku krvi môže výrazne inhibovať regeneráciu tkaniva, čo vysvetľuje, prečo sú tieto regeneračné procesy u diabetických pacientov náročnejšie.
5. Monocyty a regeneračné systémy
Podľa literatúry sa veľa diskutuje o úlohe monocytov pri hojení rán.Makrofágy pochádzajú najmä z krvných monocytov a hrajú dôležitú úlohu v regeneratívnej medicíne [81].Pretože neutrofily vylučujú IL-4, IL-1, IL-6 a TNF-a, tieto bunky typicky prenikajú do miesta poranenia približne 24-48 hodín po poranení.Krvné doštičky uvoľňujú trombín a doštičkový faktor 4 (PF4), dva chemokíny, ktoré podporujú nábor monocytov a ich diferenciáciu na makrofágy a dendritické bunky.Nápadnou črtou makrofágov je ich plasticita, tj ich schopnosť meniť fenotypy a transdiferencovať sa na iné typy buniek, ako sú endotelové bunky, ktoré následne vykazujú rôzne funkcie ako odpoveď na rôzne biochemické stimuly v mikroprostredí rany.Zápalové bunky exprimujú dva hlavné fenotypy, M1 alebo M2, v závislosti od lokálneho molekulárneho signálu, ktorý je zdrojom stimulu.Makrofágy M1 sú indukované mikrobiálnymi činidlami, a preto majú viac prozápalových účinkov.Na rozdiel od toho, makrofágy M2 sú typicky generované reakciou typu 2 a majú protizápalové vlastnosti, ktoré sú typicky charakterizované zvýšením IL-4, IL-5, IL-9 a IL-13.Podieľa sa aj na oprave tkaniva prostredníctvom produkcie rastových faktorov.Prechod z izoforiem M1 na M2 je do značnej miery riadený neskoršími štádiami hojenia rán, kde makrofágy M1 spúšťajú apoptózu neutrofilov a iniciujú klírens týchto buniek).Fagocytóza neutrofilmi aktivuje reťazec udalostí, pri ktorých je produkcia cytokínov vypnutá, polarizujú sa makrofágy a uvoľňuje TGF-β1.Tento rastový faktor je kľúčovým regulátorom diferenciácie myofibroblastov a kontrakcie rany, čo umožňuje vyriešenie zápalu a iniciáciu proliferačnej fázy v kaskáde hojenia [57].Ďalším vysoko príbuzným proteínom zapojeným do bunkových procesov je serín (SG).Zistilo sa, že tento granulát vylučovaný hematopoetickými bunkami je nevyhnutný na ukladanie secernovaných proteínov v špecifických imunitných bunkách, ako sú žírne bunky, neutrofily a cytotoxické T lymfocyty.Zatiaľ čo mnohé nehematopoetické bunky tiež syntetizujú serotonín, všetky zápalové bunky produkujú veľké množstvá tohto proteínu a ukladajú ho v granulách na ďalšiu interakciu s inými zápalovými mediátormi, vrátane proteáz, cytokínov, chemokínov a rastového faktora.Záporne nabité glykozaminoglykánové (GAG) reťazce v SG sa zdajú byť kritické pre homeostázu sekrečných granúl, pretože sa môžu viazať a uľahčovať skladovanie v podstate nabitých zložiek granúl bunkovo, proteínovo a GAG špecifickým spôsobom.Pokiaľ ide o ich zapojenie do PRP, Woulfe a kolegovia už predtým ukázali, že nedostatok SG je silne spojený so zmenenou morfológiou krvných doštičiek;defekty v doštičkovom faktore 4, beta-tromglobulíne a ukladaní PDGF v krvných doštičkách;slabá agregácia a sekrécia krvných doštičiek in vitro a trombóza in vivo vo forme defektov.Vedci preto dospeli k záveru, že tento proteoglykán sa javí ako hlavný regulátor trombózy.
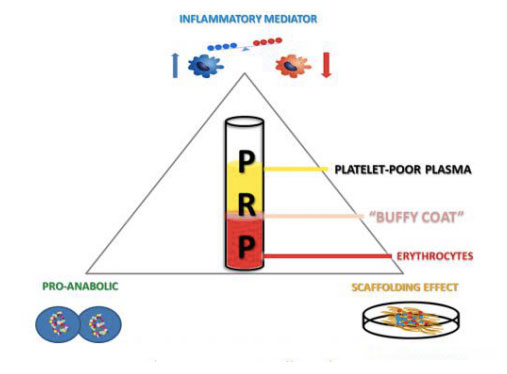
Produkty bohaté na krvné doštičky možno získať odberom a odstredením plnej krvi jednotlivca, pričom sa zmes rozdelí do rôznych vrstiev obsahujúcich plazmu, krvné doštičky, leukocyty a leukocyty.Keď sú koncentrácie krvných doštičiek vyššie ako bazálne hodnoty, rast kostí a mäkkých tkanív sa môže urýchliť s minimálnymi vedľajšími účinkami.Aplikácia autológnych produktov PRP je relatívne nová biotechnológia, ktorá naďalej vykazuje sľubné výsledky pri stimulácii a zlepšenom hojení rôznych poranení tkaniva.Účinnosť tohto alternatívneho terapeutického prístupu možno pripísať lokálnemu dodávaniu širokého spektra rastových faktorov a proteínov, ktoré napodobňujú a podporujú fyziologické hojenie rán a procesy reparácie tkaniva.Okrem toho má fibrinolytický systém jednoznačne dôležitý vplyv na celkovú obnovu tkaniva.Okrem svojej schopnosti meniť bunkový nábor zápalových buniek a mezenchymálnych kmeňových buniek moduluje proteolytickú aktivitu v oblastiach hojenia rán a počas regenerácie mezodermálnych tkanív vrátane kostí, chrupaviek a svalov, a preto je kľúčovou zložkou muskuloskeletálnej medicíny.
Urýchlenie hojenia je veľmi vyhľadávaným cieľom mnohých odborníkov v oblasti medicíny a PRP predstavuje pozitívny biologický nástroj, ktorý naďalej ponúka sľubný vývoj v stimulácii a dobre koordinovanom tandeme regeneračných udalostí.Keďže však tento terapeutický nástroj zostáva zložitý, najmä preto, že uvoľňuje nespočetné množstvo bioaktívnych faktorov a ich rôznych interakčných mechanizmov a signalizačných účinkov, sú potrebné ďalšie štúdie.
(Obsah tohto článku je pretlačený a neposkytujeme žiadnu výslovnú ani implicitnú záruku za presnosť, spoľahlivosť alebo úplnosť obsahu obsiahnutého v tomto článku a nezodpovedáme za názory na tento článok, prosím pochopte.)
Čas odoslania: 19. júla 2022